
妳是否每個月都在忍受「像是子宮被扭乾」的劇烈經痛?或者明明想懷孕,肚子卻遲遲沒有動靜?在台中、新竹與竹北的高壓生活圈中,許多女性正面臨子宮肌腺症、子宮內膜異位症與巧克力囊腫的威脅。這不是單純的體質問題,而是涉及免疫、發炎與解剖結構的複雜病變。涵恩婦產科診所結合全女醫師團隊與醫學中心級的高階超音波診斷(MUSA 標準),提供從藥物治療、子宮鏡檢查到協助轉診手術的完整對策。讓我們陪妳找回無痛的自在生活。

在婦產科門診中,我們常說子宮內膜異位症、子宮肌腺症與巧克力囊腫是折磨女性的「孿生姊妹」。它們雖然病名不同,卻有著相似的致病根源,且高達 50% 的患者同時患有其中兩種以上的疾病。
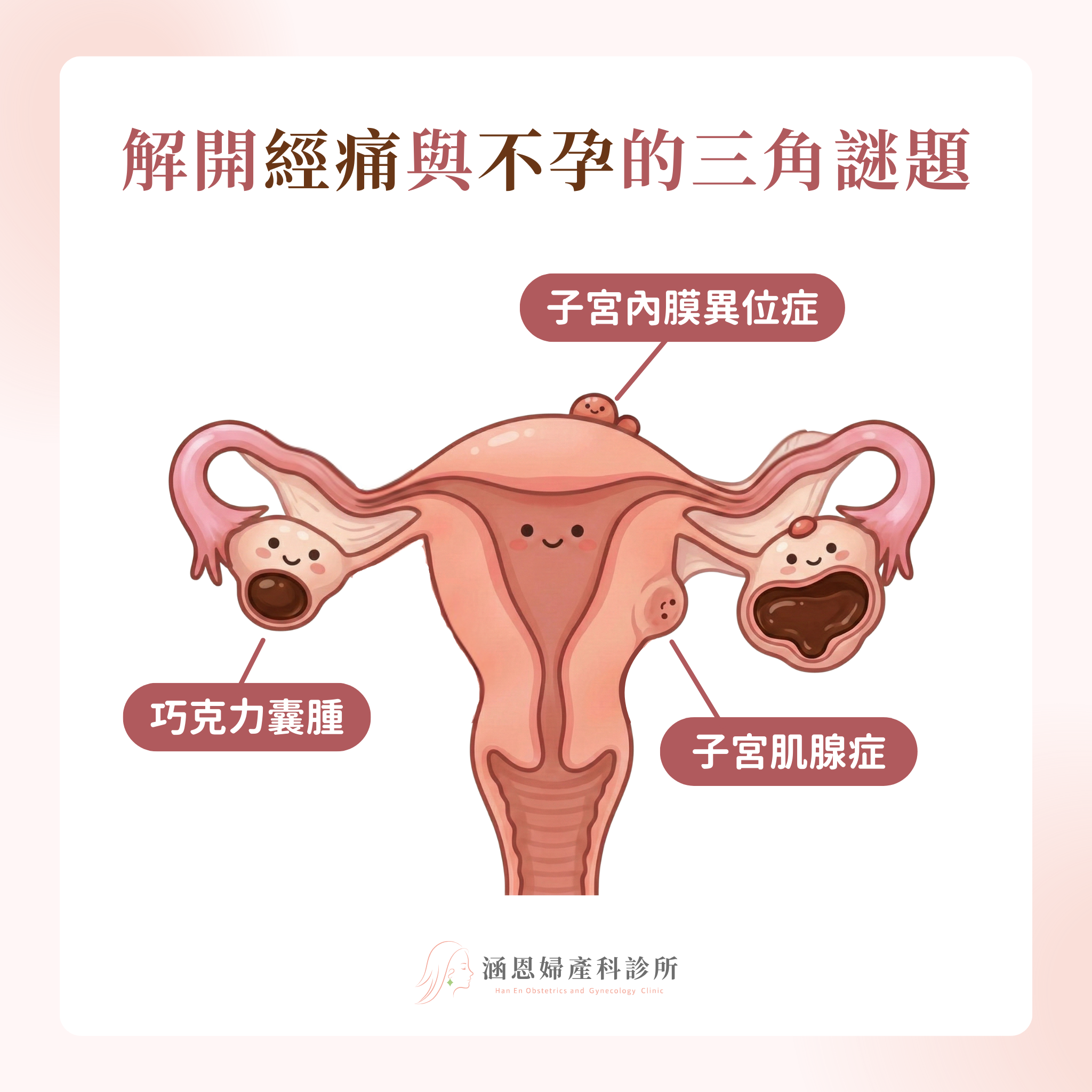
簡單來說,就是原本應該乖乖長在子宮腔內的「子宮內膜組織」,跑到了不該去的地方「流浪」與「定居」。
當流浪的子宮內膜「定居」在卵巢內,每個月出血積累的陳舊經血,會隨著時間氧化變黑,形成濃稠如巧克力醬般的液體,我們稱為「子宮內膜異位瘤」,俗稱巧克力囊腫。
不同於向外流浪,子宮肌腺症是內膜組織「向內侵入」子宮的肌肉層。
這些疾病的症狀千變萬化,有些女性痛到在地上打滾,有些卻完全無感(無症狀),直到發現不孕才確診。透過以下的症狀光譜,妳可以初步評估自己的風險。
疼痛是身體發出的求救訊號,請仔細感受它的位置與形式:
很多患者先看了腸胃科或泌尿科,繞了一大圈才發現是婦科問題。
約有 30-50% 的患者面臨不孕挑戰。

「醫生,我照過超音波都說沒事,為什麼還是痛?還是懷不上?」這是我們最常聽到的疑問。
傳統的腹部超音波容易受腸氣干擾,且若只看「有沒有長瘤」,很容易忽略微小的病變。在涵恩婦產科,我們引入國際通用的 MUSA (Morphological Uterus Sonographic Assessment) 診斷準則,並針對備孕族群加入子宮鏡評估,為妳進行地毯式的搜查。
利用高解析度經陰道超音波,我們會仔細觀察子宮肌肉層的微結構變化:
典型的巧克力囊腫在超音波下會呈現「毛玻璃樣 (Ground-glass appearance)」的均質霧狀回音。我們會同時測量囊腫大小、血流狀況,並評估是否有惡性病變的風險(如內部出現實心突起)。
雖然經陰道檢查(內診)會讓人害羞,但它是診斷這類疾病的黃金標準。探頭能直接貼近子宮與卵巢,避開腹部脂肪與腸氣的干擾,解析度遠高於腹部超音波。我們的全女醫師團隊會以最溫柔、隱私的方式進行,過程僅需 5-10 分鐘,請妳放心。
對於有生育計畫的女性,光照超音波是不夠的。超音波看的是「牆壁(肌肉層)」,而子宮鏡看的是「房間內部(子宮腔)」。
確診後,治療計畫絕非「一刀切」。我們會依據妳的年齡、生育需求(想不想生小孩?急不急?)以及症狀嚴重度,為妳量身打造階梯式的治療方案。對於複雜案例,我們更建立了完善的大醫院轉診機制。
對於暫無生育需求,或希望透過非手術方式緩解症狀的女性,藥物是第一線選擇。目標是造成「假性懷孕」或「假性停經」,讓異位內膜萎縮。

當藥物無效、巧克力囊腫過大 (>5cm) 且懷疑惡性、或沾黏嚴重導致不孕時,手術是必要的手段。

對於新竹/竹北的高齡備孕族群,策略需更加積極。
除了醫療,妳還能做什麼?「能不能喝豆漿?」、「要不要進補?」是門診最常被問到的問題。
子宮內膜異位症是一種慢性發炎疾病,飲食重點在於「抗發炎」。
我們深知不同地區女性的需求差異,因此在各分院提供量身打造的服務。
針對竹北高鐵特區與科學園區的高知女性:
針對台中都會區尋求名醫與品質的女性:
子宮肌腺症與巧克力囊腫,雖然是漫長的慢性病,但絕對不是絕症。在涵恩婦產科,我們看過無數女性從「痛到懷疑人生」到「找回自在笑容」,從「被宣判不孕」到「成功抱到寶寶」。
無論妳是為了擺脫每個月的惡夢,還是為了孕育新生命,我們都準備好了最先進的儀器與最溫暖的雙手。這不只是一次看診,更是妳找回身體自主權、重塑生活品質的起點。
妳的子宮健康,值得最專業的守護。
A:臨床上最容易混在一起,因為兩者都會造成 經痛、下腹悶痛、性交疼痛、經期出血量變多。差別在「病灶位置」:
門診通常會先用 陰道超音波看子宮肌層與卵巢,再依症狀決定是否需要進一步影像或手術評估,目標是把「痛的原因」分清楚再治療,避免只吃止痛藥一直拖。
A:不一定。巧克力囊腫是否要手術,重點看 大小、症狀、腫瘤特徵、備孕需求、是否反覆長大。常用判斷方向:
臨床會以 超音波追蹤+症狀量表+生育規劃來做決策:能保守就保守;需要處理時,優先考慮 保留卵巢功能與降低復發風險的策略。
A:內膜異位症造成不孕,通常不是單一原因,而是「多點一起影響」:
常見的初步評估包含:陰道超音波、AMH(卵巢庫存)、必要時輸卵管通暢檢查、排卵評估與先生精液分析。重點是把「能調整的因素」先處理,讓備孕策略更有方向。
A:有,而且非常常見。子宮肌腺症典型會出現:
經血長期偏多,容易造成 缺鐵性貧血,出現疲倦、頭暈、心悸。門診的務實做法通常是:先把出血控制住、把貧血補回來,再依生育需求與疼痛程度決定用藥、荷爾蒙治療或其他方式,避免「每個月都硬扛」。
A:止痛藥可以救急,但不適合當作唯一策略。原因是:
更有效的是「分層治療」:止痛(急性)+抑制病灶(長期)+針對生育目標的策略。做法通常是先確認是哪一型(肌腺症 vs 異位症 vs 囊腫),再把治療拆成「疼痛控制、出血控制、復發預防、備孕路線」四條線一起做,效果會比單純吃止痛藥穩很多。
A:沒有一個「所有人通用的危險尺寸」,因為要一起看:是否在變大、是否疼痛、是否影像典型、是否準備懷孕。常見的追蹤方式是:
重點不是「大小本身」,而是「趨勢」與「對卵巢功能與生活的影響」。好的追蹤會包含可執行的節奏(多久回來、看哪些指標、什麼情況要提前回診),讓病人不會陷入焦慮式追蹤。
A:要,而且很常被誤會成腸胃或痔瘡問題。內膜異位症若長在 直腸子宮陷凹、腸道表面或深部浸潤,會在經期前後因發炎與腫脹造成:
婦產科評估會以 症狀週期性為線索,再搭配 陰道超音波看骨盆腔深部結構;必要時會建議更進一步影像或跨科合作。把它當成婦科問題處理,通常比一直換腸胃藥更接近核心。
A:準備得好,第一次就診就能更快進入狀況。建議你帶:
一般會先完成 陰道超音波+症狀判讀,把最在意的三件事先講清楚:是不是這三種病?嚴重度?接下來要走保守、備孕、還是介入治療路線? 讓你不是「被動拿藥回家」,而是拿到可執行的計畫。


尚無相關連結
尚無相關連結
尚無相關連結
